
近期我院消化内镜中心再次顺利完成一例老年患者两处相距甚远的早癌病灶在结肠镜下同时微创切除的病例,让老人避免了开腹手术之苦。
真想不到,不用开刀就把两处病灶都切除了,这技术真是太好了!
消化内科病房里,恢复良好的林依姆激动地说。
一体化诊疗体系 护航患者健康
原来,70多岁的林依姆因为经常出现大便不成形,有时还伴有便血的情况,在家人劝说下在当地医院接受了胃肠镜检查,检查结果让家人们十分震惊和担忧。
医生在肠镜下发现肠道有两处病灶,一个像“草莓”,一个像“葡萄串”,“个头”都不小,而且初步判断都有恶变的倾向,但是两处病灶相距甚远,“一东一西”,如果外科手术须切除肠段对于老年人来说可能损伤大、恢复慢,术后风险增加。
在多方打听后,家人联系到我院消化内镜中心,接诊的缪晓峰副主任医师对家属提供的内镜报告及图像进行仔细判断并与家属充分沟通后,建议先选择内镜下微创治疗来处理以便能够保持肠道的完整性,术后再根据病理及切缘情况决定进一步诊疗。患者在当地医院完善术前相关检查后即安排入住我院五区消化病房并顺利通过麻醉评估、多学科会诊等流程,节省了术前等待时间,凸显我院消化病房内镜中心一体化的优势。
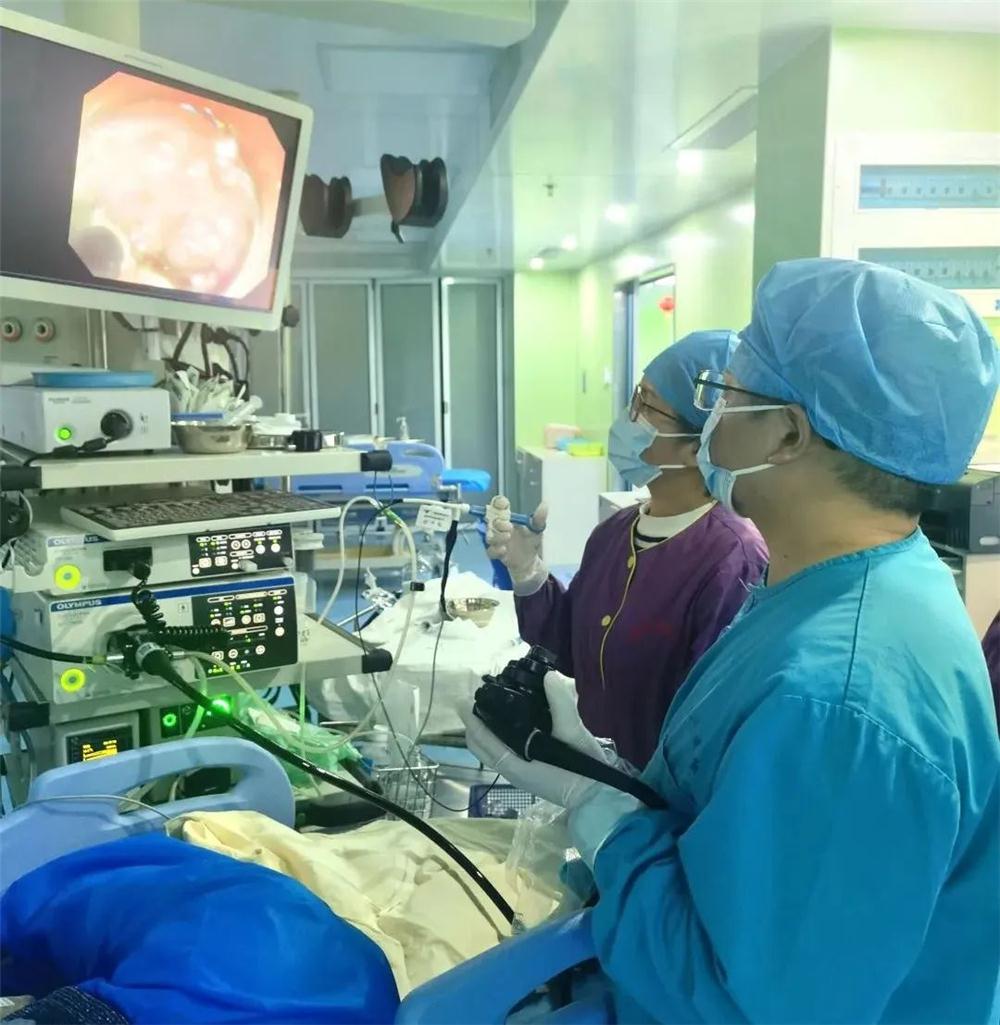
缪晓峰副主任医师在为患者内镜下微创治疗
不开刀切除两处早癌 内镜微创技术显身手
缪晓峰副主任医师在内镜下微创治疗过程中,发现老人的直乙状结肠交界有一处粗蒂大息肉样病变,直径接近3厘米,如草莓一样大的病灶几乎堵塞了半个肠腔,在更深处的回盲部位置发现另外一处大小约3厘米扁平生长的侧向发育型肿瘤,表面呈“葡萄串”样。缪晓峰副主任医师借助电子染色内镜(NBI)观察病灶表面粘膜结构,初步判断两处病灶都已经出现早期癌变的迹象, 幸运的是,这两个“大家伙”边界还是比较清晰的,病灶浸润深度暂时仅位于粘膜层,无粘膜下层浸润受累表现,符合内镜下微创治疗指征。
缪主任分别通过ESD及EMR的内镜微创治疗方式成功的为该老年患者一次性切除了这两处病灶,达到“一箭双雕”的效果!因为创面较大,该患者术后回到消化病房在医护专科团队的严密观察下,经过卧床休息、禁食、补液、营养支持、预防感染等精心诊疗后,没有出现出血、穿孔、感染等术后并发症,顺利出院。术后病理报告也证实之前的判断恶变病灶比较局限、早期,而且病灶切缘及基底部没有受到肿瘤侵犯,只须定期随访复查肠镜即可。
缪晓峰副主任医师介绍到,这些年日渐发展成熟的内镜下粘膜切除术(EMR)、内镜下粘膜剥离术(ESD)、内镜下粘膜下挖除术(ESE)、粘膜下隧道内镜肿瘤切除术(STER)、内镜全层切除术(EFTR)等微创治疗方法,已经能够最大程度保证完整切除消化道早期病变的同时降低手术创伤。尤其是高龄、心脑血管基础疾病多的患者,有利于保留脏器完整性和功能性,让患者免除了传统外科手术之苦,充分体现“发现一例早癌,拯救一条生命,幸福一个家庭”的消化道早癌防治理念。
一直以来,我院消化内镜中心始终秉承“患者至上、生命至上”的宗旨,在医院多学科支持下,在省立医联体专家指导带教帮扶下,在消化内镜医护团队努力下,致力于优化服务流程、提升诊疗质量、改善患者就医体验,全力为广大患者提供更加优质、高效、便捷的诊疗服务!
 版权所有:福建省级机关医院 | 闽ICP备05029496号-1 |
版权所有:福建省级机关医院 | 闽ICP备05029496号-1 |  闽公网安备 35010202000223号 | 监督举报电话(班内):0591-87270661
闽公网安备 35010202000223号 | 监督举报电话(班内):0591-87270661